تست پاپ اسمیر یا آزمایش پاپ اسمیر بهترین روش برای تشخیص سرطان دهانه رحم است. این سرطان چهارمین علت مرگومیر مرتبط با سرطان در بین بانوان در سرتاسر دنیا است. آزمایش پاپ اسمیر همچنین میتواند انواع خاصی از عفونتهای ویروسی مانند عفونت HPV (زگیل تناسلی) را تشخیص دهد. با ما همراه باشید برای اینکه بدانیم تست پاپ اسمیر چیست، در حین پاپ اسمیر چه اتفاقی میافتد، چه کسانی به آن نیاز دارند و هر چند وقت انجام آزمایش پاپ اسمیر در سنین مختلف ضروری است.
تست پاپ اسمیر، نوعی غربالگری برای سرطان دهانهی رحم است. در واقع برای بررسی وجود سلولهای سرطان و پیشسرطانی از این آزمایش کمک گرفته میشود. در صورت تشخیص سلولهای پیشسرطانی، امکان درمان آنها قبل از ابتلا به سرطان امکان پذیر است. برای انجام این آزمایش، سلولهایی از دهانهی رحم بهآرامی برداشته میشوند و از نظر عادی یا غیرعادیِ بودنِ رشد بررسی میشوند. شاید در حین فرایند، کمی ناراحتی نیز پیش آید اما بعد از آن هیچگونه دردی در بلندمدت متوجه فرد نخواهد بود.
آزمایش پاپ اسمیر برای چیست؟
بیشتر زنان از ۲۱ سالگی به بعد باید آزمایش پاپ اسمیر را انجام دهند، زیرا برخی از زنان در خطر ابتلا به عفونت یا سرطان هستند. اگر شرایط زیر را دارید، باید تعداد آزمایشهایی که انجام میدهید بیشتر باشد:
- HIV مثبت دارید.
- در اثر شیمیدرمانی یا پیوند عضو، ایمنی بدنتان کاهش پیدا کرده است.
اگر بالای ۳۰ سال هستید و ۳ آزمایش پاپ اسمیر پشت سرهم را با نتیجهای مطلوب و عادی انجام دادهاید، از پزشکتان بخواهید که هر ۵ سال یکبار، این آزمایش را اگر همراه با غربالگری HPV یا غربالگری ویروس پاپیلوم انسانی است، برایتان انجام دهد. HPV، نوعی ویروس است که باعث زگیل میشود. دلایل اولیه ایجاد سرطان دهانهی رحم، انواع HPV ۱۶ و ۱۸ است. چنانچه به HPV دچار باشید، احتمال ابتلا به سرطان دهانهی رحم در شما بیشتر خواهد بود.
زنان بالای ۶۵ سال که تجربه آزمایشهای پاپ اسمیر را در گذشته داشتهاند و نتایجشان رضایتبخش بوده است، دیگر نیازی به انجام این آزمایش ندارند. حتی اگر همچنان روابط زناشویی دارید، باید آزمایش پاپ اسمیر را در برنامه درمانی-پزشکی خود قرار بدهید. علت اهمیت انجام این آزمایش این است که ویروس HPV میتواند سالها بهطور مخفی و پنهان در بدن بماند و ناگهان فعال بشود.
آزمایش پاپ اسمیر و فعالیتهای جنسی چگونه است؟
پرسشی متداول در زمینه آزمایش پاپاسمیر این است: فردی که بالای ۲۱ سال و باکره است، در صورت نداشتن روابط جنسی نیاز به این آزمایش دارد یا خیر؟ در بیشتر موارد، علت سرطان دهانهی رحم عفونت ناشی از ویروس HPV است. این ویروس نیز از راه رابطه جنسی منتقل میشود. البته تمام سرطانهای دهانهی رحم نیز نتیجه این عفونت نیستند. در کل، به تمام زنانی که از ۲۱ سال گذر میکنند توصیه میشود تا هر ۳ سال یک بار، غربالگری پاپ اسمیر را انجام دهند.
هر چند وقت یکبار باید آزمایش پاپ اسمیر انجام شود؟
بسامد انجام این آزمایش به عوامل متعددی بستگی دارد. مثلا خطرات محتمل و سن افراد در این زمینه بسیار مهم هستند.
| سن | بسامد انجام پاپاسمیر |
| بالای ۲۱ سال، نداشتن رابطه جنسی | نیازی نیست |
| بالای ۲۱ سال، داشتن رابطه جنسی | هر ۳ سال یکبار |
| ۲۱ تا ۲۹ سال | هر ۳ سال یکبار |
| ۳۰ تا ۶۵ سال | هر۳ تا ۵ سال یکبار، اگر نتیجهی آزمایش اچ.پی.وی و پاپ اسمیر منفی است. |
| ۶۵ سال به بالا | ممکن است دیگر به آزمایش نیاز نباشد؛ با پزشک مشورت کنید. |
شیوه آمادگی برای آزمایش پاپاسمیر چگونه است؟
توصیهها:
- اگر دوره عادت ماهیانه خود را میگذرانید حتما به پزشکتان اطلاع بدهید، زیرا ممکن است نتایجتان را تحت تأثیر قرار بدهد.
- از برقراری رابطه جنسی پرهیز کنید، از دوش واژینال یا محصولات جلوگیری از بارداری اسپرمکش نیز در روز قبل از آزمایش استفاده نکنید.
- آرام باشید. نفس عمیق بکشید و سعی کنید خونسردیتان را حفظ کنید.
برای انجام آزمایش پاپ اسمیر میتوانید هماهنگیهای لازم را با متخصص زنان در معاینات سالیانه خود صورت بدهید یا مستقل از معاینات سالیانه، این آزمایش را انجام بدهید. از بابت هزینهی این آزمایش نیز زیاد نگران نباشید، زیرا بیشتر بیمهها هزینهی آن را تأمین میکنند.
اگر هنگام انجام آزمایش پریود باشید، پزشک زمان دیگری را برای آزمایش مجدد مشخص خواهد کرد. زیرا در دوران عادت ماهیانه احتمال دارد که نتیجه آزمایش کاملا صحیح نباشد. رابطه جنسی، دوش واژینال و استفاده از محصولات جلوگیری از بارداری اسپرمکش نیز در روز قبل از آزمایش، احتمال مداخله در نتیجهی صحیح را دارد.
در بیشتر موارد، انجام پاپ اسمیر در ۲۴ هفته اول بارداری نیز بلامانع است. بعد از این مدت، انجام پاپ اسمیر با درد توأم خواهد بود. بعد از زایمان نیز باید ۱۲ هفته صبر کنید و بعد آزمایش پاپ اسمیر را پیگیری کنید. آرام بودن بدن در هنگام انجام آزمایش پاپ اسمیر نقش مهمی در سهولت فرایند دارد. پس سعی کنید با روشهای آرامشبخش و تنفس عمیق و … خود را خونسرد و آرام نگه دارید.
در طول پاپ اسمیر چه رخ میدهد؟
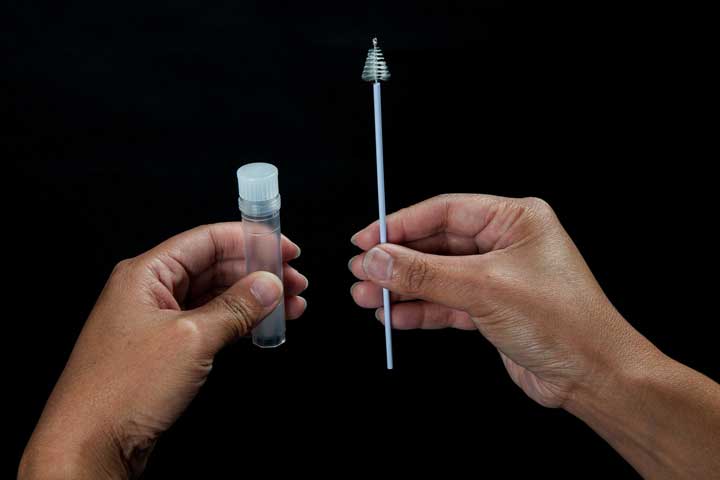
پاپ اسمیر شاید کمی آزاردهنده باشد، اما بهسرعت انجام میشود. در طول آزمایش باید به پشت بخوابید و پاها را باز کنید و کف پاها را روی رکابی مخصوص قرار بدهید. پزشک وسیلهای به نام اسپکولوم یا آینهی طبی را درون واژن قرار میدهد. این وسیله، واژن را باز نگه میدارد و دسترسی به دهانهی رحم را ممکن میسازد. سپس پزشک نمونهای از سلولهای دهانهی رحم را برمیدارد. چند روش برای برداشتن این نمونه موجود است. برخی از پزشکان از کاردکی مخصوص استفاده میکنند و برخی دیگر از کاردک و قلمموی مخصوص.
تعدادی از پزشکان نیز از ابزاری به نام «سیتوبراش» استفاده میکنند که ترکیبی است از کاردک و قلممو. بیشتر زنان هنگام نمونهبرداری کمی آزرده میشوند. نمونه دریافتشده نیز به آزمایشگاه منتقل میشود تا سلولها از نظر رشد غیرعادی بررسی شوند. احتمال دارد که بعد از نمونهبرداری کمی آزردگی با انقباض شکمی احساس بشود. ضمنا در بعضی موارد محدود، اندکی خونریزی واژینال نیز پس از نمونهبرداری ایجاد میشود. اگر خونریزی در روز بعد هم ادامه داشته باشد، باید موضوع را با پزشک در میان گذاشت.
نتایج پاپ اسمیر به چه معنا است؟
دو نتیجه برای آزمایش پاپ اسمیر وجود دارد: عادی و غیرعادی.
پاپ اسمیر عادی (نرمال)
اگر نتیجه نرمال یا عادی باشد، یعنی رشد غیرعادی سلولی وجود ندارد. نتیجه عادی گاهی با عنوان «منفی» نیز شناخته میشود. اگر نتیجه آزمایشتان عادی باشد برای سال بعد نیازی به پاپ اسمیر مجدد نخواهید داشت.
پاپ اسمیر غیرعادی (غیرنرمال)
اگر نتیجه پاپ اسمیر غیرعادی باشد، لزوما بهمعنای ابتلا به سرطان نیست. بلکه به این معناست که رشد غیرعادی سلولها در دهانهی رحم وجود دارد و شاید این رشد، حاکی از پیشسرطان باشد و بدن در آستانه ابتلا به سرطان قرار داشته باشد. سلولهای غیرعادی سطوح مختلفی دارند:
- آتیپیا (atypia)؛
- خفیف؛
- متوسط؛
- دیسپلازی شدید؛
- کارسینوم درجا.
سلولهای غیرعادی خفیفتر، از انواع پیشرفته رایجتر هستند. بسته به اینکه وضعیت سلولها به چه شکل باشند، تعداد آزمایشهای لازم، بررسی و معاینه دقیقتر بافت دهانهی رحم با روشی به نام «کولپوسکوپی» صورت خواهد گرفت. در حین انجام کولپوسکوپی، پزشک از نور و ذرهبین برای مشاهده دقیق واژن و بافتهای دهانهی رحم کمک میگیرد. در برخی از موارد نیز، پزشک برای بررسی بافت دهانهی رحم از بیوپسی یا بافتبرداری استفاده میکند.
صحت نتایج قابل اتکا است؟
نتایج آزمایشهای پاپ اسمیر بسیار دقیق است و انجام این غربالگری تا ۸۰ درصد موجب کاهش نرخ ابتلا به سرطان دهانهی رحم شده است. شاید انجام این آزمایش کمی ناخوشایند و آزاردهنده باشد، اما در حفظ سلامت نقش مهمی خواهد داشت.
از پاپ اسمیر برای تشخیص HPV هم استفاده میشود؟
هدف اصلی پاپ اسمیر شناخت و بررسی وضعیت رشد سلولها است. علت رشد غیرعادی سلولها میتواند HPV باشد. اگر رشد غیرعادی سلولها با پاپ اسمیر مشخص بشود، میتوان از توسعه و گسترده شدن مشکل جلوگیری کرد. امکان تشخیص وجود HPV با نمونهبرداری پاپ اسمیر هم وجود دارد.
HPV از طریق آمیزش جنسی ایجاد میشود. همه زنانی که رابطه جنسی دارند، در معرض ابتلا به HPV هستند و باید حداقل هر ۳ سال یکبار آزمایش پاپ اسمیر را انجام دهند. این آزمایش قادر به تشخیص سایر بیماری STD نیست. در برخی مواقع نیز میتواند رشد غیرعادی سلولها در ابتلا به سایر بیماریها را شناسایی کند، اما تنها با هدف بررسی سایر انواع سرطان استفاده نمیشود.
درخشانی09158883221